|
Записи с меткой «хирург»
|
Биология против силы воли: хирург о гормонах, аппетите и срывах
В последние пару лет бариатрические операции в России перестали быть чем-то из разряда редких медицинских вмешательств. Люди приходят всё моложе — нередко это мужчины и женщины 25–30 лет, уставшие от бесконечных диет и тренажёрных залов, которые дают эффект на пару месяцев. Тем не менее вокруг бариатрии по-прежнему ходит множество странных мифов. И часто именно из-за них пациенты откладывают визит к врачу годами.
Бариатрический хирург Ферух Исмаилов честно рассказывает, почему современная бариатрия — это безопасный, эффективный и научно обоснованный метод лечения ожирения.
Бариатрия — это не страшилка и не эксперимент. Это хирургия, а не магия.
По словам Исмаилова, главная ошибка — думать, будто операция «меняет человека навсегда». На самом деле изменяется только то, что и так мешало жить: постоянное чувство голода, зависимость от сладкого, невозможность контролировать порции.
На деле это современная малоинвазивная лапароскопическая процедура, которая занимает 60 минут и уже через пару часов человек ходит по палате.
Миф №1. «После операции вес всё равно вернётся»
Если честно, этот миф живучий как будто специально.
Исмаилов объясняет:
— «Если человек после диет похудел — риск отката почти 90%. После бариатрии — 3–5%. Разница огромная. Вес возвращается только если полностью игнорировать рекомендации».
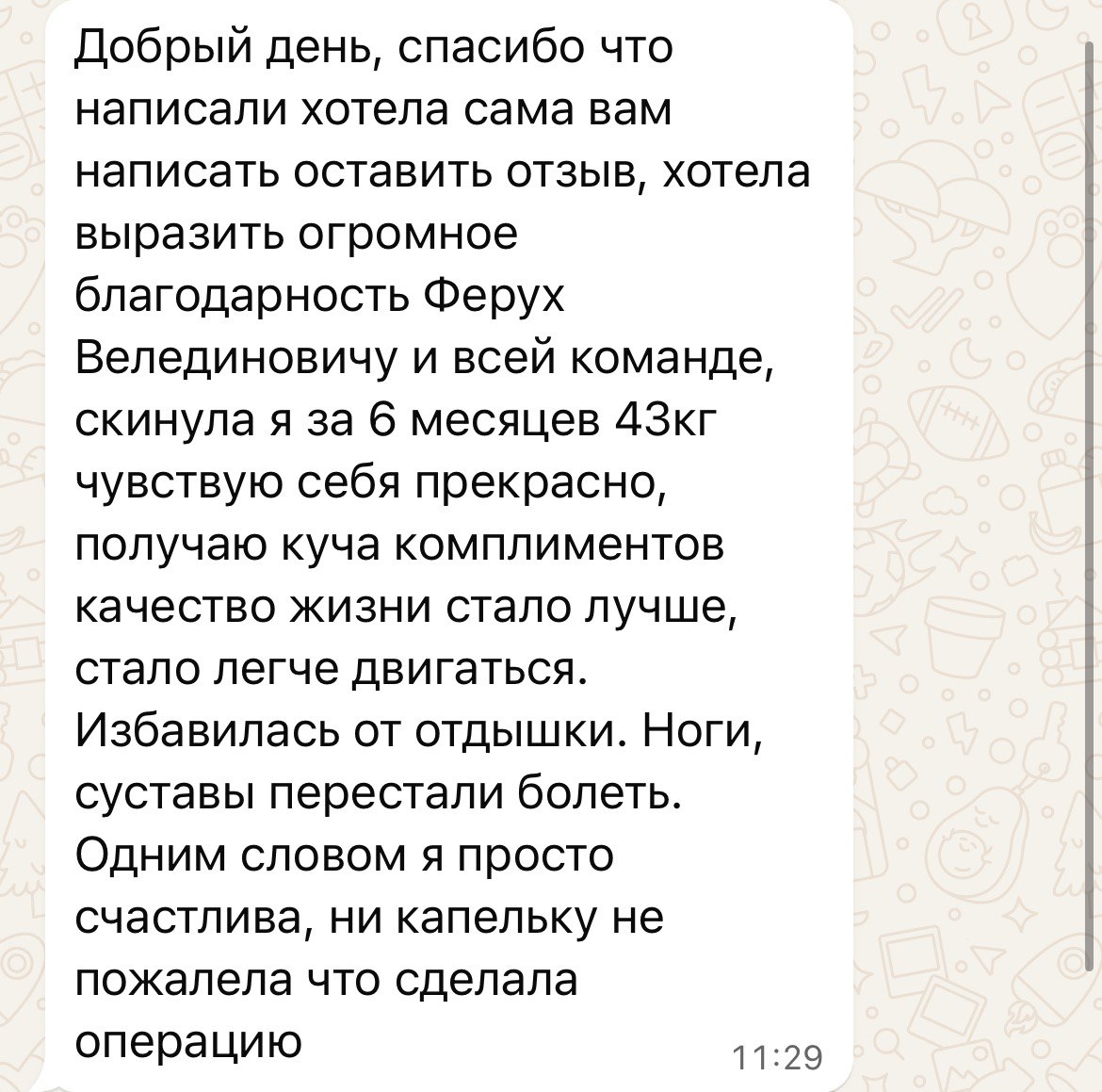
Из свежих случаев — женщина, потерявшая 40 кг за девять месяцев. Сейчас у неё стабильный вес и нормализованные анализы.
Миф 2. «Это опасная операция: можно не проснуться»
Операция сегодня выполняется лапароскопически и считается одной из самых безопасных среди абдоминальных вмешательств.
«По сложности она ближе к удалению желчного пузыря, чем к чему-то “большому”. Гораздо опаснее годами жить с ожирением, повышенным сахаром и давлением», — отмечает хирург.
Миф 3. «Это для слабовольных»
Кажется, что диеты — это вопрос дисциплины, но с медицинской точки зрения это не так. У многих людей ожирение связано с гормональными нарушениями, инсулинорезистентностью, нарушением насыщения.
«Чтобы человек с метаболическими проблемами удерживал вес только диетами — ему нужно каждый день бороться с собственным телом. Это нечестная борьба», — говорит Исмаилов.
Один из пациентов годами худел и снова набирал. После операции ушло 20 кг за 35 дней, без истощения и «диет на огурцах».
Миф 4. «После операции можно есть только жидкости»
Так думают те, кто никогда не видел реальных пациентов.
Питание становится обычным, просто исчезают переедания. Человек ест мясо, рыбу, овощи, крупы — всё привычное. Операция не делает никого «пожизненным диетчиком».
Миф 5. «Удаляют половину желудка — это калечит»
На практике желудок уменьшают до физиологичного, удобного объёма — не «половину отрезают», а формируют новый желудок, который помогает человеку чувствовать нормальное насыщение.
Один из самых ярких пациентов — девушка, похудевшая на 85 кг за год. Живёт обычной жизнью: путешествует, работает, ест нормальную еду, без бесконечной тяги к сладкому.
Почему бариатрия становится массовой
Причина проще, чем кажется:
- уходит диабет 2 типа или значительно улучшается его течение;
- нормализуется давление;
- уходит одышка;
- появляются энергия и подвижность;
- снижается риск инфаркта и инсульта;
- улучшается гормональный фон.
«В итоге человек просто возвращается к нормальной жизни, а не существует от диеты к диете», — подытоживает Ферух Исмаилов.
Контакты
Официальный сайт: https://doctor-farukh.ru
Эксперт: Ферух Исмаилов, бариатрический хирург
Врач ФКНЦ рассказал про причины появления камней в желчном пузыре
Примерно 10% населения всего мира страдает желчнокаменной болезнью. Факторами риска данной патологии являются возрастные и гендерные особенности – заболевание встречается у женщин на 50% чаще, чем у мужчин, а по достижении 70 лет диагностируется у каждой третьей пациентки. Способствовать возникновению недуга могут такие причины как нарушение питания, беременность, сахарный диабет, ожирение, отягощённая наследственность по данному заболеванию. Только за последний год в ФНКЦ ФМБА России поступило 320 пациентов с данным диагнозом, 74% из них было рекомендовано удаление желчного пузыря в плановом порядке, а 15% больным операция выполнена в экстренном и срочном порядке из-за развития различных осложнений. Удаление желчного пузыря по поводу желчнокаменной болезни – одна из самых частых операций в отделении хирургии.
Желчнокаменная болезнь характеризуется образованием камней в полости желчного пузыря или в желчных протоках, что впоследствии приводит к нарушению пассажа желчи из печени в кишечник и появлению воспалительных процессов в желчном пузыре или желчных протоках. Зачастую образование камней в желчном пузыре не вызывает никаких симптомов. Признаками, которые могут свидетельствовать о появлении данной патологии, являются нарушения стула, горечь во рту, отрыжка, рвота и тошнота, ноющие боли в правом подреберье после погрешности в еде. Когда желчные камни застревают в протоке, пациента начинают беспокоить внезапные сильные боли в верхней части живота с правой стороны, повышение температуры тела, желтушность кожных покровов. Одной из самых распространенных причин развития желчнокаменной болезни является неправильный режим питания – нарушение холестеринового и жирового обмена, приводящее к функциональным и структурным изменениям в желчном пузыре.
Для диагностики камней в желчном пузыре используют разные методы исследований. Самым простым из них является УЗИ брюшной полости, однако для выявления небольших камней (менее 5 мм), врачи рекомендуют выполнения эндоскопического ультразвукового исследования. Также для уточнения диагноза и подозрении на осложненное течение желчнокаменной болезни, специалист может назначить компьютерную (КТ) или магнито-резонансную томографию (МРТ), эндоскопическую ретроградную холангиографию (ЭРХПГ – рентгенологическое исследование желчных протоков при эндоскопическом введении в общий желчный проток контрастного вещества). Большое значение имеет и биохимический анализ крови, взятый у пациента – результат помогает диагностировать острое воспаление поджелудочной железы, механическую желтуху, острое воспаление желчного пузыря и желчных протоков.
«Лечение желчнокаменной болезни без оперативного вмешательства возможно лишь у некоторых пациентов, и только на ранней стадии, поэтому при первых симптомах заболевания нужно незамедлительно обратиться к врачу-терапевту, который в зависимости от результатов исследований сможет перенаправить пациента к хирургу, - отмечает Иванов Юрий Викторович, Заведующий хирургическим отделением. Врач - хирург – онкохирург. – Но даже при необходимости удаления желчного пузыря, пациенту не стоит беспокоиться, ведь отсутствие этого органа при соблюдении определенных рекомендаций по питанию, никак не влияет на способность переваривания пищи. Большинство пациентов ФНКЦ ФМБА России через несколько дней после операции уже забывают о своем заболевании и возвращаются к привычному образу жизни».
В настоящее время операции по воду желчнокаменной болезни выполняются лапароскопическим способом – через небольшие и практически незаметные проколы (до 1 см) передней брюшной стенки. Важно, что лапароскопический способ применяется не только при плановых, но и при экстренных или срочных оперативных вмешательствах. Операция выполняется под общим наркозом, продолжается 30-40 минут и дает отличный косметический эффект. Выписываются пациенты на 2-3 сутки, а к активному образу жизни и труду возвращаются уже через неделю после операции.
Интересно: |

